En noviembre, la revista Archivos de Medicina Familiar y General publicará un análisis sobre la demografía de la profesión médica en la Argentina. Es decir: cómo se distribuyen las y los profesionales de la medicina en el territorio nacional, incluyendo la variable de las especializaciones con que cuentan.
El artículo fue elaborado por los hermanos y médicos Pedro y Martín Silberman, que además ejercen la docencia académica en la Universidad Nacional Arturo Jauretche y en la Universidad Nacional del Sur. Las conclusiones del estudio observan una desigual distribución federal, fuertemente concentrada en las grandes urbes de la zona núcleo, lo que se traduce en un deficitario acceso a la salud pública y también privada en el norte, el litoral, Cuyo y la Patagonia. En un próximo trabajo, los autores se propondrán demostrar que esa dinámica se evidencia también en gran medida al interior del interior: en los pequeños pueblos y zonas rurales, respecto de las capitales o grandes ciudades provinciales.

Historia de un Registro
El insumo principal de este trabajo fueron los datos actualizados en 2020 por la Red Federal de Registros de Profesionales de la Salud (REFEPS), bajo la órbita del Ministerio de Salud de la Nación. La historia de estos relevamientos muestra que la situación pandémica ha ofrecido una oportunidad única de trazar un análisis de la situación actual y la evolución de las últimas siete décadas. Los autores parten del realizado en el último año del segundo gobierno de Juan Domingo Perón. Desde entonces y hasta 1974, los datos se actualizaron cada lustro, aunque el último de esa serie estaba incompleto. Recién en 1990 se recogió nueva información. En 2014, el Ministerio de Salud de la Nación encargó a la Escuela Andaluza de Salud Pública la elaboración de un nuevo informe, que se publicó al año siguiente. Durante el macrismo no se impulsó una actualización de sus datos.
Un déficit que suelen tener estos relevamientos es la dificultad de un censo preciso. Algunas corporaciones médicas provinciales retacean datos, por lo que sus números sufren del sub-registro, mientras que pueden darse casos de profesionales que trabajan en más de una jurisdicción.
En 2020, la situación sanitaria llevó a que el Ministerio dispusiera una asignación estímulo al personal de salud, para cuyo acceso era necesario que médicos y médicas se inscribieran en el Registro mediante sus números de CUIT o CUIL. Eso convierte al informe resultante en una mejor herramienta de análisis que sus antecesores, lo que de todos modos no invalida la posibilidad de proponer una comparativa histórica.
Diagnóstico 2020
Para el primer año de gobierno de Alberto Fernández, la Argentina registró 183.475 profesionales de la medicina con matrícula activa. De ese modo, la relación se situó en 3,88 médicos o médicas cada 1.000 habitantes, una cifra similar a las de los países centrales.
No obstante, los números pueden ser engañosos. La distribución territorial reflejaba que casi 3 de cada 4 (un 72%) ejercían en la Ciudad Autónoma de Buenos Aires o en las provincias de Buenos Aires, Córdoba y Santa Fe. La proporción de profesionales de la medicina cada 1.000 habitantes resultaba por debajo de la nacional en 14 provincias. Ese desequilibrio comprueba una tendencia global señalada con énfasis por la ONU desde la primera década de este siglo.
Tabla 1: Distribución de la tasa de médicos/as según PBI xc y TMI 2020
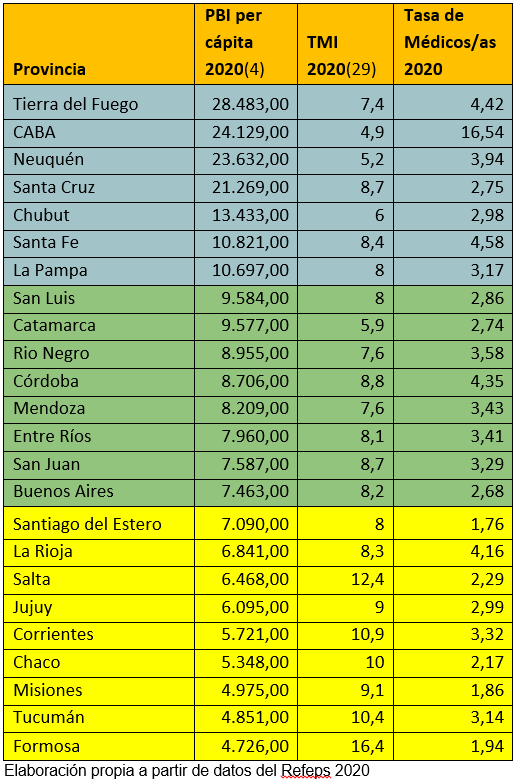
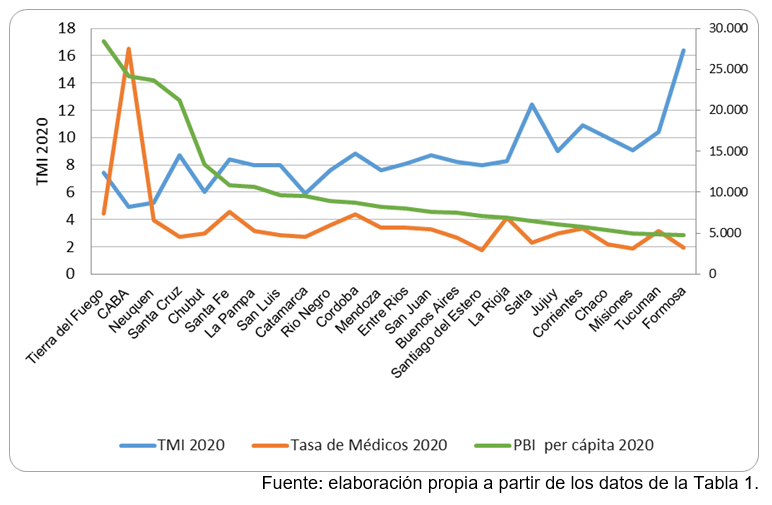
El artículo que Pedro y Martín Silberman elaboraron en base a la información recogida por el Ministerio de Salud en 2020 también entrecruza sus datos con las tasas de mortalidad general e infantil, el PBI per cápita y la población de cada jurisdicción. En tal sentido, dos de las relaciones resultantes indican que la tasa de profesionales es más alta en las jurisdicciones con mayor PBI y menor tasa de mortalidad infantil.
Gráfico 1: Distribución de médicos/as, PBI xc y TMI por jurisdicción, Argentina, 2020
La comparativa con los registros de 2014 indica que el número total de profesionales aumentó un 9,25%, pero la distribución geográfica no fue homogénea y el 66,57% de los y las que se sumaron se radicaron en la CABA y Santa Fe. El incremento nacional, además, creció por debajo del poblacional, que se ubicó en 11,4% en el sexenio.
Por otra parte, mientras que el distrito porteño aumentó un 19%, Santiago del Estero retrocedió un 9,54%. La CABA fue, además, uno de los ocho estados sub-nacionales en que el incremento de profesionales de la medicina fue mayor al de su población. Lo opuesto se dio en el resto, siendo los peores casos los de Tierra del Fuego, Santa Cruz y Santiago del Estero.
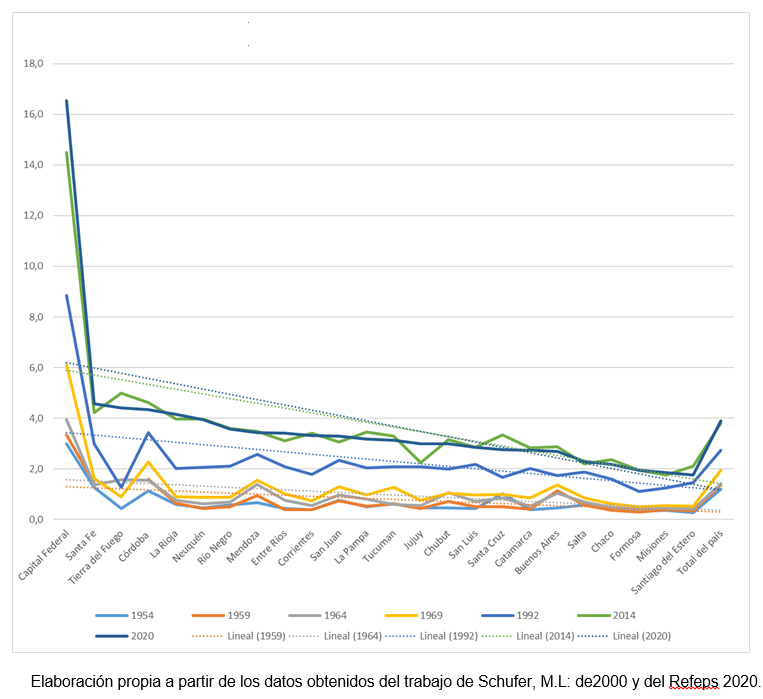
“Creo que un primer componente que explica el cuadro de situación que describimos es la concentración del mercado”, dice Pedro Silberman a El Cohete. “Cuando analizamos los datos desde 1954, vimos que no era tanta la diferencia entre distritos como a partir de 1992. Podemos trazar un correlato histórico, político y económico de nuestro país”, agrega. Las fechas que menciona son mojones identificables de la historia argentina. El golpe de Estado de 1955 inició un periodo de retracción de salarios y derechos laborales. El tercer año del menemismo, por su parte, trajo la novedad de la consolidación de la convertibilidad cambiaria, que profundizó la desindustrialización y reprimarización iniciadas por la última dictadura.
Gráfico 2: Distribución de la tasa de médicos/as cada 1.000 habitantes, 1954-1990-2014-2020 en 24 jurisdicciones de la Argentina
Otras explicaciones, apunta Silberman, se vinculan con el desarraigo producido por la centralidad de las carreras de Medicina en estudiantes del interior, el desarrollo de especialidades vinculadas a nuevas tecnologías y “las condiciones materiales de existencia: para una familia de profesionales, siempre las grandes ciudades ofrecen más alternativas”.
Este escenario recupera al primer plano, como posible prisma de análisis, al “principio de equiparación”, que supone que si una región alcanza un determinado grado de desarrollo en un rubro es muy probable que exhiba el mismo nivel en los restantes elementos que la componen. Horacio Cao, que ha estudiado en profundidad el federalismo fiscal argentino, incluye entre los habituales ejemplos de este principio a la extensión de los sistemas de salud.
Las especialidades, otro dilema
La atención primaria de salud es la primera instancia de consulta médica. Incluye pediatría, clínica, medicina general y ginecología. El relevamiento de 2020 arrojó que el número de especialistas de este rubro se contrajo en 14,8%, con más fuerte impacto en las provincias con peor PBI per cápita y mayor mortalidad infantil. Formosa, Santiago del Estero y Catamarca retrocedieron entre el 70,1 y el 87,3%. La situación, puntualiza el trabajo de Pedro y Martín Silberman, se evidencia “al menos desde 1954, con una evidente profundización desde 1992 en adelante”.
Si se excluye a Santa Fe, cuyos números de 2014 inducen a concluir un sub-registro previo, sólo el territorio bonaerense y el puntano ganaron en el sexenio en especialistas en atención primaria y lo hicieron en porcentuales de 2,4 y 1,9% respectivamente.
Tabla 3: Evolución de la distribución de médicos/as, especialistas y de ellos, los especialistas en APS en el periodo 2014-2020
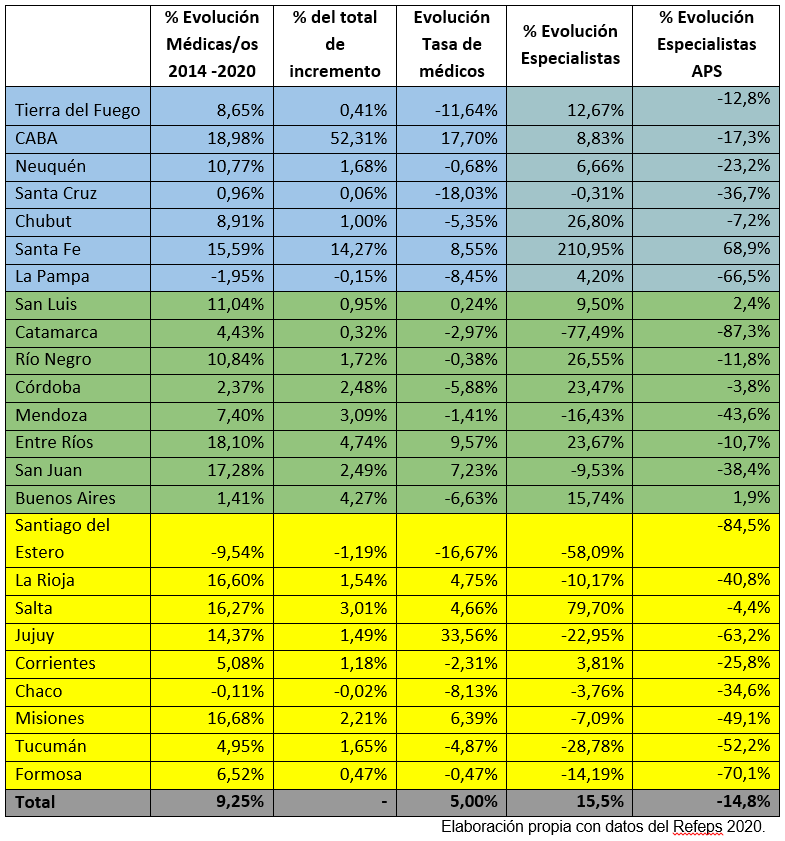
En la sumatoria nacional, el porcentaje de especialistas en atención primaria trepa al 27,8%, por debajo de los de otros países de la región como Brasil y Chile.
El léxico que agrupa a las especialidades médicas puede confundir, lo que vuelve necesaria una precisión conceptual: aunque las vinculadas a la atención primaria se denominen habitualmente “básicas”, eso no significa que la carencia de profesionales que las aborden pueda ser suplida por especialistas en las “lineales” o de alta complejidad. Pedro Silberman ejemplifica con lo ocurrido durante la etapa más difícil de la pandemia, cuando encabezó la Dirección Nacional de Talento Humano, una reciente innovación conceptual del Ministerio para evitar hablar de “recursos” o “capital”. “Cuando tuvimos que pensar una redistribución de profesionales en el país, una primera opción fue re-entrenar a especialistas de alta complejidad. Pero ninguno pudo re-entrenarse porque nunca se habían entrenado en las básicas y no podían atender una guardia”, relata.
La concentración geográfica, señala el análisis que elaboró junto a su hermano Martín, “se ve agravada año tras año, probablemente por el progresivo desinterés de egresadas/os de la carrera de Medicina en los concursos de residencias”, sobre todo en especialidades de atención primaria, “fenómeno que se observa más profundamente en las provincias con mayores déficits económicos y sanitarios”.
Las universidades, una llave posible
El trabajo que publicará la revista Archivos de Medicina Familiar y General señala que el Estado “es el principal financiador del sistema de salud”, por lo que podría “desarrollar una política activa en la radicación de profesionales en los diferentes distritos”. Para Pedro Silberman, uno de los grandes problemas es “la baja rectoría del Estado en la distribución de los profesionales médicos, en ningún ámbito, ni público ni privado”. Ello se suma al ajuste velado practicado entre la última dictadura y el menemismo, cuando el gobierno central derivó funciones básicas en los niveles sub-nacionales sin una reasignación equivalente de recursos. Por otra parte, “la formación de profesionales es potestad principal de los Ministerios de Salud y Educación, tanto el financiamiento como la mejora en la calidad y las reconfiguraciones de los sistemas de formación de especialistas”.
El tema ha sido punto de abordaje recurrente en el Foro Argentino de Facultades y Escuelas de Medicina Públicas, asegura Silberman, que presidió el organismo como decano del Departamento de Ciencias de la Salud de la Universidad Nacional del Sur. En su óptica, es necesario saber “quién se beneficia” con el escenario que describe e identifica a una tríada compuesta por “las corporaciones médicas, el sistema científico que le otorga legitimidad y las industrias farmacológica y de tecnologías vinculadas”.
Dos factores que pueden irrumpir y modificar ese estado de situación, remarca el ex funcionario nacional, son el recambio generacional y la incidencia del ámbito universitario. “Entre 2012 y 2013, desde el Foro habíamos planteado un ensamble entre el último año de la carrera y el primero de residencias, en especialidades básicas”, recuerda.
Como alternativas a explorar se cuentan también las innovaciones académicas que en los últimos tiempos buscaron el acercamiento de estudiantes de Medicina a las problemáticas específicas de sus comunidades. Por ejemplo, la Universidad Nacional de Río Negro reservó un cupo para cursantes de pueblos originarios en su sede de Bariloche. Por su parte, la del Sur –ubicada en Bahía Blanca– habilitó una descentralización por cohortes en dos localidades más pequeñas del sudoeste bonaerense, Coronel Suárez y Pigüé. La descentralización permitió el acceso a los estudios a personas que –por razones económicas, familiares o laborales– no podían trasladarse a una gran ciudad universitaria. Al no haber perdido contacto con sus lugares de origen, se espera que puedan contribuir a mermar la dificultad de conseguir profesionales, que también se siente en comunidades del interior de la provincia. Una de las futuras médicas será una enfermera del hospital de Darregueira, una localidad del partido de Puan de menos de 5.000 habitantes.
--------------------------------
Para suscribirte con $ 8.000/mes al Cohete hace click aquí
Para suscribirte con $ 10.000/mes al Cohete hace click aquí
Para suscribirte con $ 15.000/mes al Cohete hace click aquí

