—La abogada del Garrahan me contó que ella usualmente charla con los chicos que están recibiendo cuidados paliativos y, entre otras cosas, me dijo que les ayuda con su legado. "¿Cómo, con 'su legado'?", le pregunté. A lo que ella respondió: “Exacto, qué van a hacer con sus juguetes, si quieren que su perro esté o no en el velorio, si les gustaría que haya música”. Y ahí yo sentí que todo eso era de una humanidad gigantesca, y que si hay un momento en que lo humano roza lo espiritual, debe ser ese.
Quien habla es Luis Pescetti, un artista tan amplio en sus creaciones como vasta es su sensibilidad. Ha sido una de las personas que ha acompañado todo el proceso para que la flamante Ley Nacional de Cuidados Paliativos exista. Lo que narra es uno de los episodios en que le ocurrió ese click del alma que hace que alguien se comprometa con algo. Y en esa sencilla anécdota devela algo enorme: los cuidados paliativos no ocurren exclusivamente en la vejez, se pueden requerir en cualquier momento de la vida. De hecho, si hay algo que muestra el salto cuántico que ha dado la humanidad en este campo es que poco a poco comienza a instalarse el concepto de cuidados paliativos perinatales. Hubo un tiempo en que un bebé que nacía muerto era gestionado como un desecho orgánico. Genera escalofríos escribirlo. Hay mujeres que han visto a su hijo recién nacido, fallecido, en la chata como un desperdicio más. No es el objetivo de estas líneas herir la susceptibilidad de nadie, pero a veces la vida es cruda, y nada peor que maquillarla con el lenguaje. Mejor describir con claridad y tender los puentes para las transformaciones verdaderas.
Cambio de paradigma
Hace más de 30 años que se desarrollan cuidados paliativos en la Argentina, sin embargo, tan solo el 14% de los pacientes que los requieren acceden a ellos. Los equipos capacitados para brindarlos pueden ser muy variados. Desde una versión básica que incluya —por ejemplo— un enfermero y una médica, pasando por conformaciones más amplias que sumen trabajadores sociales y profesionales de la psicología, hasta llegar al esquema modelo que implica también nutricionistas y terapistas ocupacionales, entre otros. El problema es la escasez. Mirar cifras de otros países puede aportar perspectiva: Canadá cuenta con 800 de estos equipos cada 1 millón de habitantes, Uruguay en cambio dispone de 99 para la misma cantidad de población. Argentina tiene 4. Quizá lo absurdo de este número grafique la trascendencia de la ley que se acaba de sancionar.
El otro problema está en las universidades, es decir en la etapa en que los profesionales que integrarán dichos equipos se forman. Ni en Medicina, ni en Trabajo Social ni en Psicología los cuidados paliativos son una parte importante del plan de estudios. No están o aparecen como algo menor. Y por último hay un inconveniente importante en la propia sociedad, la mayoría de la población no tiene claro qué son estos cuidados, ni cuáles son sus derechos al respecto.
Pero la cosa está cambiando. Antes se hablaba de “enfermedades terminales” cuando se estimaba que a los pacientes les quedaban de 3 a 6 meses de vida. Y los cuidados paliativos se asociaban a esta fase final. Hoy en día la palabra “terminal” ha sido reemplazada, se habla de “enfermedades amenazantes para la vida” que pueden ser graves y/o crónicas evolutivas, y de lo que se trata con los cuidados paliativos es de mejorar la calidad de vida de quienes las padecen. Pero no solo se trata del final de la vida. De hecho una persona puede tener una enfermedad grave, recibir cuidados paliativos en el proceso de atravesarla, y luego sanar. Es decir, ya no están necesariamente asociados a procesos en donde la cura es imposible. La nueva ley actualiza también la idea acerca de cuáles son los aspectos del ser humano sobre los que se puede trabajar a la hora de buscar que una persona viva mejor. El texto hace alusión al cuidado de cuatro dimensiones: lo físico, lo social, lo psíquico y lo espiritual. El hecho de que una ley incluya la palabra “espiritual” da cuenta en sí mismo de la visión integral que implica este tipo de medicina.
Hacer lo que es preciso hacer
Otra cuestión importante es que la evaluación temprana de los cuidados paliativos que una persona necesita recibir puede evitar tratamientos caros, invasivos e inútiles. El Cohete entrevistó a la doctora María de los Ángeles Minatel, jefa del Sector de Cuidados Paliativos del Hospital Baldomero Sommer y directora ejecutiva de la Asociación Argentina de Medicina y Cuidados Paliativos, quien señaló que por ejemplo hay pacientes que pasan su último mes de vida en una terapia intensiva por falta de una noción clara acerca de los paliativos que necesita. Esto es negativo por donde se lo mire. El Estado desperdicia recursos y el paciente se pierde la oportunidad de terminar la vida más cerca de sus seres queridos, sin tanta intervención. Por eso este tipo de atención está centrada en la persona real y no en la patología.
En este sentido la doctora Minatel decía: “Para entender por qué se trata de ver las condiciones de cada persona y no sólo la patología, pensemos que una cosa es tener un cáncer avanzado contando con determinada obra social, y otra muy distinta es el mismo cáncer en un hospital público. La patología es la misma, pero las condiciones no. Entonces hay que mirar a ese ser humano en particular para ver qué necesita, y no fijarse sólo en cuál es la enfermedad que atraviesa. Por poner otro ejemplo, puede suceder que en términos físicos un paciente esté en condiciones de estar en su casa, pero hay que mirar también el aspecto social. Si esa persona no va a tener asistencia, entonces no se puede ir a la casa, aunque su dimensión física lo permita. Y en este marco de complejidades el sistema tiene que proveer la atención adecuada, pero muchas veces se torna expulsivo y te encontrás con profesionales que te dicen: '¿Cómo este paciente va a ocupar una cama si se está muriendo? Tiene que estar tranquilo en su casa', pero tal vez en el hogar ni siquiera hay otra persona. Por todo este tipo de circunstancias es muy difícil trabajar por patología, porque las patologías no se asisten igual en todos lados en un sistema tan fragmentado como el nuestro. La Ley apunta a nivelar y a formar equipos nuevos y fortalecer los que ya existen”.
También es central el concepto de red para evitar el desarraigo. Ocurre que hay provincias que tienen tan solo 1 ó 2 equipos para toda su población, entonces la gente se termina trasladando para recibir los cuidados paliativos, de modo que su situación que ya era de vulnerabilidad, pasa a ser aún más frágil en el marco de estar en un lugar desconocido. Esta realidad podría mejorarse con un buen trabajo de red, en el que los diversos equipos se nutran/asesoren/sostengan entre sí. Probablemente no pueda lograrse en el corto plazo que todas las provincias tengan varios equipos en toda su complejidad, pero sí es posible que haya dispersos en el territorio equipos básicos que puedan articular con otros de mayor complejidad. La pandemia trajo como efecto colateral un aprendizaje masivo, veloz y forzoso en materia de Zoom, teletrabajo y vínculos diferidos, que puede tomarse como experiencia positiva para desarrollar este tipo de tramas que eviten el desplazamiento innecesario de pacientes.
Entorno significativo
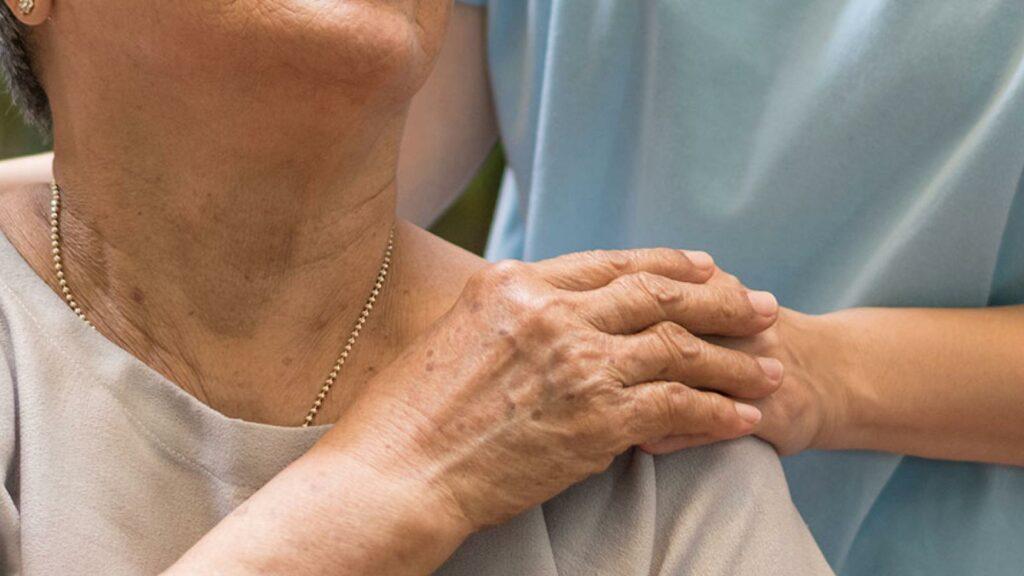
¿Quién no ha conocido de cerca el sufrimiento extremo de las personas que quedan a cargo de sus seres queridos cuando enferman? Hijas que cuidan a padres o madres, madres que cuidan a hijos, hermanas que cuidan a hermanos. El uso del femenino no es casual. En general estas tareas de cuidado se asignan a mujeres. Pero esta nota no va de eso, aunque lo atraviese. El sufrimiento descripto excede la cuestión de género. En las familias se desatan peleas terribles cuando arrecia el dolor. ¿Quién cuida a mamá? Si somos dos hermanas, ¿por qué una no se hace cargo? Si un hermano cobra más, ¿por qué no pone más plata para las enfermeras? ¿Y los nietos?¿ Por qué el que se fue a estudiar “zafa” pero los que están, tienen que turnarse?
Dolor, dolor y más dolor. A la cotidianeidad desgastante se suman peleas de antaño, conflictos sepultados aparecen como zombies y la enfermedad pareciera ser el el mejor disparador para que finalmente todo se diga en el peor momento. De esto también se ocupan los equipos de cuidados paliativos. De ordenar roles, de mediar, de promover la llamada al hermano con el que nadie se habla y que ni se ha enterado del asunto. Porque entre tanto drama, las personas mal dormidas y con fantasmas a cuestas empiezan a tomar malas decisiones. Es espectacular que el Estado tome nota de que esto sucede y pueda ayudar con sus agentes a traer algo de orden y confort. De hecho existe algo que son las “internaciones de respiro” en donde se interna al paciente pero no por el paciente, sino para que la familia descanse. Para que durante 10 ó 15 días duerman y coman bien, vuelvan a las cosas que los hacían felices, vean amigxs; es que sino la vida se vuelve demasiado difícil y cuando el cuidador no da más, el primer afectado es el cuidado.
El lenguaje como espacio de encuentro o como vía de poder
Pescetti destaca un fragmento de la Ley que estipula el derecho del paciente a recibir “información continua vinculada a su salud en lenguaje comprensible, si la persona así lo desea”. Luego de señalar este apartado enfatiza: “¿Sabés lo que es eso? Hace pensar, ¿cómo antes no era así? ¿Cómo en toda la salud no es así? El derecho del paciente a recibir información comprensible tiene que ser una parte fundamental de la formación general en medicina. Quitar los tecnicismos para que el lenguaje no sea un lugar de autoridad, de poder. Porque sino lejos de informarte sobre eso que es tu cuerpo, te deja como un sujeto en manos de otro”. Y verdaderamente es así, que la comunicación cumpla la función de que las personas entiendan y puedan decidir con conocimiento es un objetivo central. La doctora Minatel también hacía alusión a la comunicación durante su entrevista, pero no en el sentido del diálogo entre pacientes y agentes de salud, sino entre medios masivos de comunicación y sociedad. Ella marcaba la necesidad imperiosa que tenemos como conjunto social de naturalizar la muerte, de hablar sobre eso, de que no sea un tabú. Decía que a veces en una escuela muere un niño y el equipo docente no tiene idea acerca de cómo manejar el tema con los otros niños, cómo hacer el duelo, cómo nombrar al compañero que ya no está. Y señalaba respecto a la necesidad del abordaje social de estos temas que a veces se dice que en los medios la muerte es un tabú. “Mentira —dice Minatel—, lo que es tabú en todo caso es la muerte natural, porque muertes violentas vemos en todos los medios todo el tiempo”.
Es cierto. Así como los medios exacerban la teta erótica e invisibilizan la teta que amamanta, lucran con la muerte espectacular y omiten la reflexión acerca de la muerte aburrida, la que no tiene tiros, ni cámaras, ni fuegos artificiales. Esta Ley, como se ve, viene a poner muchas discusiones sobre la mesa. Bienvenidas todas ellas. Lo que queda claro es que el paradigma que pensaba que había cosas para hacer con un paciente sólo en tanto este aún “se podía salvar”, caducó. La asistencia, la compañía, el alivio del dolor son derechos para quienes sufren, sea o no que sus enfermedades van a retroceder. Y más aún, si se sabe que para ese paciente la cura ya no va a llegar, este es justamente el momento de no soltarle la mano. Todos sabemos que vamos a morir. Pero a veces esto se nos pone más de frente. Y ahí es cuando lo humano tiene que desplegar su humanidad. Un Estado presente, hasta el último suspiro.
--------------------------------
Para suscribirte con $ 8.000/mes al Cohete hace click aquí
Para suscribirte con $ 10.000/mes al Cohete hace click aquí
Para suscribirte con $ 15.000/mes al Cohete hace click aquí