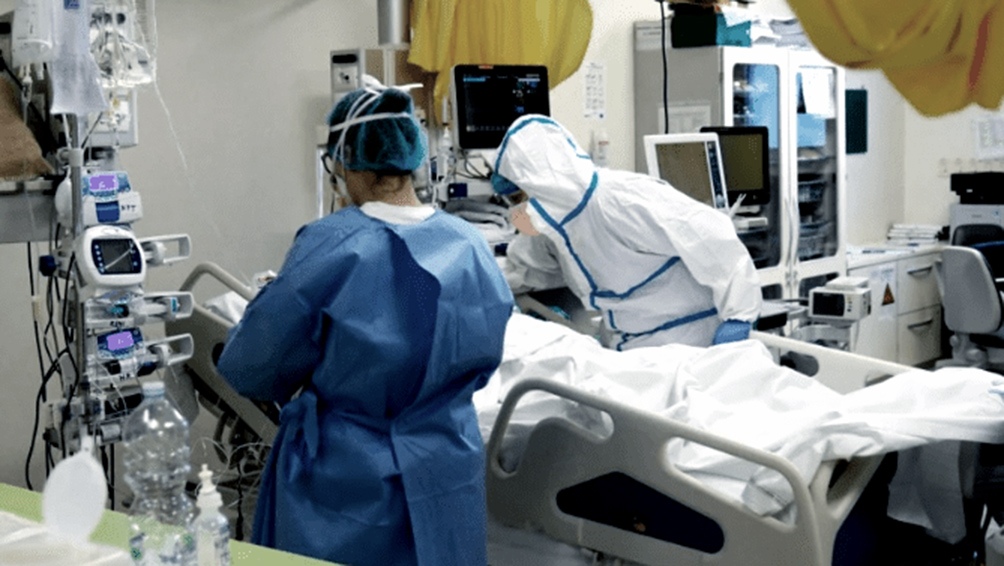
Juan Sebastián Riera, director provincial de Hospitales Bonaerenses, hace una pausa. Sin pasar por alto el escenario de catástrofe que sigue predominando en el Gran Buenos Aires desde la semana pasada, estos días reconoce que trajeron algo de alivio en los pasillos clínicos. Se permite, entonces, un panorama de cierta ilusión.
80 hospitales públicos –59 son los más grandes–, 17 unidades de pronta atención (UPA), 8 hospitales modulares. Ese es su terreno: allí se concentra mayormente la circulación del virus hoy en Argentina. “El primer signo positivo es que las colas en los hospitales han mermado notablemente –dice en una entrevista exclusiva con El Cohete a la Luna–. Bajó un poco la demanda de testeos, no tenemos las esperas del fin de semana pasado que causaron tanta zozobra. Ahora diversificamos más puertas de entrada, porque la gente acudía a los hospitales más grandes y se amontonaba. Ahí el índice de positividad es del 65% dado que el Covid-19 se aglutinó con más intensidad. Al derivar los testeos hacia hospitales más chicos, con gestión de turnos a deshoras, logramos una alta desconcentración. Estamos en los 27.000 testeos diarios, con el trabajo conjunto de más de 80 laboratorios”.
Por otro lado, la recuperación de los pacientes con Covid-19 está siendo más rápida, lo que permite que el colapso aún se siga esquivando. Existe una rotación en las terapias intensivas que posibilita descomprimir el sistema: si antes el promedio de días de internación era de 25, ahora es de 10. “Eso no se da porque la mayor contagiosidad esté en la población de 30 y 50, aunque es lógico que al ser jóvenes su capacidad de respuesta ante la morbilidad sea mayor. El punto central es que hemos aprendido a tratar con ese tipo de pacientes después de la experiencia acumulada de un año. Hoy todo está más protocolizado en una terapia, desde la aplicación de plasma y antibióticos hasta el trabajo de los kinesiólogos. Antes, en eso estábamos inermes”.
Todos los días los casos de contagio se aceleran en el AMBA, con picos récord, y las estadísticas van mutando. “Se contagian más los jóvenes pero los que siguen muriendo son los viejos”, precisa el funcionario, expectante con las nuevas medidas de restricción del Presidente Alberto Fernández para que el virus baje su nivel de circulación, “ya que la curva sigue muy empinada”.

Otro punto que considera aclarado luego de una serie de estudios de laboratorio es que las nuevas variantes –como Manaos, Reino Unido, Sudáfrica, presentes en la provincia–, si bien producen un alto nivel de contagiosidad, no poseen una incidencia relevante en el total. “La población de entre 60 y 70 años está en un 40% vacunada, y seguimos avanzando para que de acá a quince días se suba exponencialmente el porcentaje. Hoy se contagian más los de entre 30 y 50 porque son los que más se mueven, a diferencia de los jubilados, que además incorporaron cuidados muy rigurosos con la pandemia. Es un virus que contagia tanto, que se replica y muta muchísimo, que hoy seguimos evaluando la respuesta inmunológica. Hay nuevos casos clínicos en estudio, aunque por ahora pudimos comprobar que las vacunas actúan perfectamente contra las nuevas variantes, es decir que el incremento no se da por las nuevas cepas”.
–¿Y a qué se debe que los hospitales bonaerenses estén al límite más allá de que hay más rotación con los pacientes?
–Por la sencilla razón de que allí están los grandes conglomerados urbanos, la mayor parte de la población del país, y porque se arma un cuello de botella en los grandes hospitales. Por ejemplo, en la primera ola por ahí colapsaba el San Martín de La Plata, pero el Hospital Rossi tenía camas disponibles, entonces los traslados se realizaban a pocas cuadras de distancia. Hoy tenemos el panorama crítico de que el San Martín y el Rossi no reciben más pacientes, y en sus terapias deben elegir tratar prioritariamente a los cuadros más graves. No es que se abandona a ningún paciente, en general al que mejor está se lo baja a terapia intermedia y permanecen en intensiva aquellos que están lidiando con la muerte. Para eso existe un Comité de Ética. Hoy tenemos la concentración de ocupación en los grandes hospitales del AMBA y ese es un enorme problema porque debemos hacer traslados de más de 100 kilómetros al estar todos ocupados en un radio cercano. Las derivaciones nos ayudan muchísimo pero tienen sus costos. Un traslado de un paciente intubado, con ese grado de complejidad, es absolutamente riesgoso. En el interior de la Provincia de Buenos Aires tenemos muchas camas desocupadas, pero están lejísimos de donde las necesitamos.
–¿Alcanza con las camas de campaña y unidades de terapia que instalaron por fuera de los hospitales?
–Ese es otro gran objetivo del presente. Lo que hicimos toda esta semana fue un raid minucioso, hospital por hospital, para detectar camas vacías. Así que adecuamos terapias en esos espacios, lo que ya está permitiendo una buena descentralización. El peor escenario es que no podamos atender a algún paciente, que no se nos liberen las camas, pero por ahora lo estamos evitando. A su vez, equipamos mucho mejor los consultorios febriles y de atención respiratoria. Hay que entender que de un día para otro se presentó una enorme cantidad de población que presentaba síntomas, en la provincia tenemos 10 mil casos diarios, duplicando las cifras más altas de 2020. Viene ocurriendo en todo el mundo. En 15 días tenemos previsto incorporar 137 camas, más el stock de 100 camas que podamos sumar en hospitales modulares. Eso eleva un 275 por ciento más nuestra capacidad. También acabamos de cerrar el ingreso de más de 1500 trabajadores de la salud. En un año triplicamos el número de camas, incorporamos 10 mil trabajadores más de personal de salud, pero sabemos que todavía no alcanza.
Un punto sensible del personal de salud no es hoy la posibilidad de contagio del virus –algo que ocurrió en la primera ola, donde además de los fallecidos hubo un tendal de ausencias y una débil capacidad de reemplazo– sino el agotamiento que se produce por una sobredemanda difícil de combatir. Mientras los funcionarios del Ministerio de Salud lo reconocen, aunque admiten que no pueden otorgar paliativos en un momento crítico de la segunda ola, algunas voces sindicales se permiten pensar ciertos matices. Riera reconoce que el principal agotamiento está en las terapias intensivas e intermedias y que no todos llegaron a tomarse los 12 días de descanso entre enero y marzo.
“Sin dudas que la vacunación del personal de salud trajo alivio y hoy tenemos el plantel completo, pero la presencia de nuevas cepas nos pone en alerta. Venimos de una rebaja de salarios en 2020, entonces a la alta exigencia física y emocional le tenemos que agregar la precarización laboral. Es falso que no se puede hacer nada, lo que pasa es que cuesta dinero, como otorgar bonos estímulos y políticas de incentivo. Quien se siente apoyado y contenido, se fatiga menos”, piensa Jorge Yabkowski, secretario general de la Federación de Asociaciones Sindicales de Profesionales de la Salud de la Provincia de Buenos Aires (FESPROSA).

Desde la Federación buscan entonces una compensación económica al sector hospitalario, “como el subsidio de 15.000 pesos a los sectores populares, que va en la dirección correcta aunque es insuficiente”. El secretario general adelantó que apoyarán el planteo del sindicato mundial de la Internacional de Servicios Públicos (ISP) para “quebrar las patentes de las vacunas” y duplicar la producción en Argentina, pudiendo envasarlas en el país.
Para Yabkowski, las últimas medidas adoptadas por el gobierno nacional debieron haberse tomado la semana pasada. Lo mismo expresan en diálogo con este medio Pablo Maciel, secretario general de La Asociación Sindical de Profesionales de la Salud de la Provincia de Buenos Aires (CICOP), y Manuel Fonseca, especialista en Medicina General y director de Redes en Salud de la presidencia de la Universidad Nacional de La Plata (UNLP).
“Los trabajadores y las trabajadoras de la salud no nos hemos relajado. Muy por el contrario, estamos en guardia y seguiremos dando todo para asistir la salud de nuestro pueblo. Aunque el agotamiento es enorme, continuaremos dando batalla en la primera línea contra esta pandemia. Y seguimos reclamando salarios dignos, más nombramientos, mejores condiciones laborales y la liberación de las patentes para que las vacunas lleguen a todos”, enfatiza Maciel, quien observa que la situación de los hospitales en el Área Metropolitana está al límite en su capacidad de camas, con una ocupación superior al 90%.
Es difícil encontrar alrededor del ámbito hospitalario posturas que no acuerden con las nuevas restricciones. Maciel y Fonseca reconocen que es una gran ventaja tener a casi todo el equipo de salud inmunizado con las dos dosis, y pidieron a la provincia nuevos esquemas de descanso –hay terapistas que están trabajando en dos o tres guardias paralelas– y más nombramientos de residentes –1.137 se habían sumado en la primera ola–.
“El debate central no es clases sí o clases no sino saturación o no del sistema de salud y que se muera alguien por no tener oxígeno. Eso sería una catástrofe sanitaria. Si la situación no mejora, incluso deberíamos tener medidas de restricción más grandes”, aclara Fonseca, quien cita un estudio de la UNLP sobre las condiciones laborales del personal de salud para afirmar que en los espacios hospitalarios “no se le pregunta mucho al personal sobre cómo está, no existen espacios de reflexión colectivos. Han existido asambleas y comités de crisis para lograr un grado de incidencia en la mejora de esas condiciones para paliar la angustia y el agotamiento, aunque han sido esporádicos. Creemos que todavía se pueden generar espacios de escucha y expresión para romper el aislamiento y transitar con más herramientas este momento de extremo cansancio”.

Otro aspecto crítico es qué pasará con las intendencias bonaerenses de Cambiemos, como las de Vicente López y Lanús, luego de la arenga de Mauricio Macri para no acatar las medidas. Del lado opuesto, el intendente Mario Secco, de Ensenada, acusó a Julio Garro, intendente de La Plata –centro gravitatorio de contagios, con el 80% de ocupación en terapias– de “esconder la realidad”, y advirtió que muchos platenses siguen concurriendo a su distrito para poder hisoparse. Política y salud no corren por carriles separados.
En ese sentido el médico Manuel Fonseca fue muy duro con Horacio Rodríguez Larreta. “El rechazo de CABA se inscribe en una política demencial de la alianza Cambiemos, con posiciones más extremas como las de Macri y Bullrich. Es claro que Larreta aprovecha este momento para polarizar con el gobierno nacional y provincial. Es mezquino, irresponsable y criminal, porque prioriza la carrera electoral por encima de la realidad sanitaria”, dice.
Según “Juanse” Riera, el problema a evitar es que los municipios no reactiven los espacios extra-hospitalarios que fueron creados durante el año pasado. Dice que la semana que viene es clave para coordinar el correcto funcionamiento de la red de intendencias, ya que si –por poner un caso– Lanús no acatase los nuevos cuidados, eso tendría un notable perjuicio sanitario en la zona Sur del Conurbano.
“Hoy la responsabilidad política es mayúscula porque las decisiones de un intendente afectan no sólo a su comuna sino a la red sanitaria que se creó en su órbita. Hay un dispositivo nuestro coordinando con los espacios de salud comunitaria, creamos un equipo médico itinerante, hoteles con enfermería. El Ministerio de Defensa nos acaba de dar un hospital móvil con 20 camas en La Matanza. Pero una decisión contraria de un intendente ocasionaría un daño descomunal”, dice.
El objetivo del presente es disminuir la velocidad de contagios porque si baja la cantidad de casos diarios se descongestiona el sistema sanitario. “El incremento de la última semana fue abrupta, exponencial. El AMBA está con un 75% de ocupación en cuidados intensivos, y la provincia en un 70%. Y a eso le tenemos que sumar una demanda hospitalaria por otras patologías, que durante la primera ola se habían suspendido debido a que la gente tenía temor de ir a los hospitales. Por ejemplo, hay un incremento de casos graves de pancreatitis, porque la dilación de consultas hizo que el cálculo que no se consultó, se volviera peor”, concluye la máxima autoridad de hospitales públicos en la zona más crítica del país.
--------------------------------
Para suscribirte con $ 8.000/mes al Cohete hace click aquí
Para suscribirte con $ 10.000/mes al Cohete hace click aquí
Para suscribirte con $ 15.000/mes al Cohete hace click aquí