La elección y el tránsito de alrededor de 5.500 graduadas y graduados anuales por las residencias médicas posteriores al título agravan la desigualdad histórica en la distribución de profesionales en el amplio territorio argentino, cuya matriz federal sigue sin encontrar la plenitud que supone el primer artículo de la Constitución.
De ese modo, las singularidades de esa etapa práctica de la formación médica contribuyen a restringir la prevención y asistencia sanitaria en las poblaciones más pequeñas y alejadas de las grandes urbes de la zona núcleo. Como las residencias en centros de salud son una de las vías para alcanzar especializaciones, los problemas asociados al sistema impactan en el acceso a la atención pediátrica o ginecológica, dos de las especialidades que hasta las localidades más pequeñas necesitan. Ese resultado conlleva mayor injusticia al ser el Estado quien regula las becas que lo sostienen, representando para privados la oportunidad de contar con profesionales a los que remunera bajo una figura de dependencia controversial. La mayor parte de ellos son fruto de la inversión pública, al haberse graduado en universidades estatales.
En la temática enfocó un reciente artículo que los hermanos, médicos y docentes universitarios Pedro y Martín Silberman publicaron en la revista Desde acá. Cimientos para una Salud Situada, que edita el Instituto de Ciencias de la Salud de la Universidad Nacional Arturo Jauretche.
Geografías del desamparo
Los autores del nuevo trabajo ya habían explorado las asimetrías en la distribución territorial de profesionales de la medicina, que El Cohete compartió en 2022. Los datos provenían del registro que el Ministerio de Salud elaboró en 2020, cuando requirió a médicas y médicos la inscripción con número de CUIL o CUIT para percibir una asignación compensatoria por los esfuerzos que demandó la pandemia.
El censo nacional recogido en 2022 demoró sus resultados, pero finalmente actualizó los datos demográficos, con los que se afinaron los cálculos de las tasas de profesionales en cada jurisdicción. Las correcciones no conllevaron variaciones significativas en la conclusión general: mientras que la Ciudad Autónoma de Buenos Aires contaba con 14,4 cada mil habitantes, Córdoba era la provincia mejor asistida con 5,89 y Santiago del Estero la más desatendida, con 1,4.
El fenómeno no es nuevo, pero tiende a acentuarse, al menos desde que en 1954 se realizó el relevamiento que quedaría como testigo del país que dejaría el peronismo y el contraste con aquel que comenzaría a gestarse el año siguiente. La tendencia no murió con el siglo: de acuerdo al cotejo de los hermanos Silberman, entre los registros de 2014 y de 2020 se sumaron 15.541 profesionales, pero más de la mitad con radicación en la CABA.
Esas desigualdades en las tasas de médicos y médicas por jurisdicción subnacional se han acelerado desde el relevamiento de 1992, hasta duplicar en la actualidad el registro de casi siete décadas antes. Aquel fue el año del debut de la convertibilidad, que implosionó en los últimos días de 2001. Ni el cambio de modelo económico ni las mejoras distributivas de los tres lustros siguientes modificaron, sin embargo, algunas condiciones estructurales que iniciaron con la década menemista y persisten hasta hoy. Los médicos Silberman se centraron en dos:
- la acreditación de carreras de Medicina en universidades privadas, con una distribución territorial que sigue la misma tendencia centrípeta; y
- el impulso del sector privado en la salud, cuyo umbral de rentabilidad lo emplaza mayoritariamente en la zona centro del país y, específicamente, en sus grandes urbes.
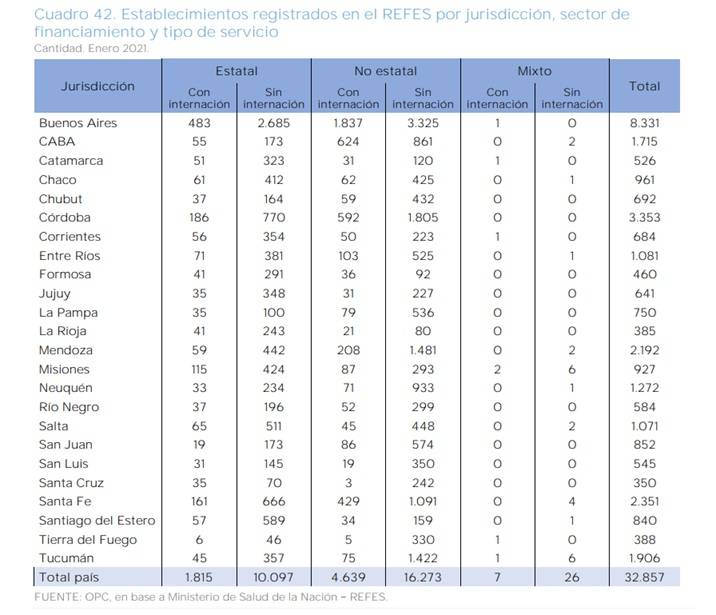
Frente a ello, el Estado no ha logrado revertir la tendencia, cuando al menos lo ha intentado:
- en el campo educativo, de 28 instituciones que conforman el Foro Argentino de Facultades y Escuelas de Medicina Públicas, trece se encuentran en la parte central del país;
- en el de la salud, los anteriores ciclos neoliberales fueron delegando responsabilidades en las provincias, pero sin la correspondiente asignación de recursos, como modo de ajuste apenas disimulado.
Son factores que se suman o entrelazan, para impactar en el desarrollo y la distribución de las residencias médicas, allí donde las y los jóvenes profesionales se especializan con la práctica tras obtener sus diplomas en las aulas.
Prioridades vanas
En su investigación, los hermanos Silberman indagaron en las posibles vinculaciones entre la elección de las y los residentes por la especialidad para la que rendirían examen de admisión, y sus procedencias educativas y geográficas.
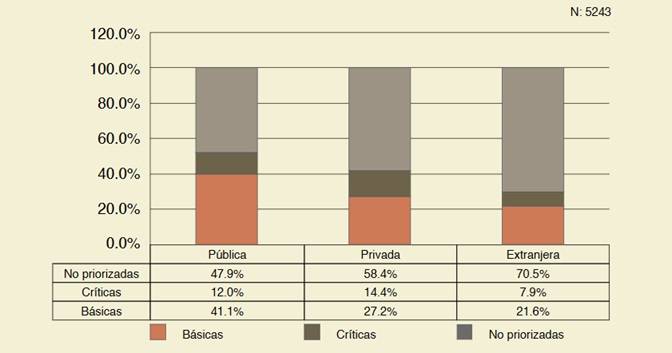
Para ello tomaron las categorías promovidas por el Consejo Federal de Salud, integrado por los ministerios de todas las provincias y la CABA. En 2008, el COFESA definió como “prioritarias” a las especialidades básicas y críticas, incluyendo a la atención primaria de la salud, medicina general, tocoginecología, terapia intensiva infantil y de adultos, y neonatología.
La priorización, señala un trabajo anterior de los mismos autores, obtiene éxito únicamente en la elección realizada por quienes se graduaron en universidades públicas.
Del cruce de la elección de especialidad con el origen geográfico de la o el aspirante surge que un 13,8% proviene de ciudades pequeñas y debe movilizarse hacia los grandes centros urbanos para, en caso de aprobar el examen correspondiente, transitar el tramo de residencia en sus establecimientos de salud. Más de la mitad de ese segmento de aspirantes se inclina por especialidades no priorizadas, que son aquellas que probablemente no puedan ejercer en sus localidades de origen por el grado de complejidad de infraestructura con que se vinculan. De ese modo, el tramo de formación en residencias incide en el desarraigo de nuevas y nuevos profesionales.
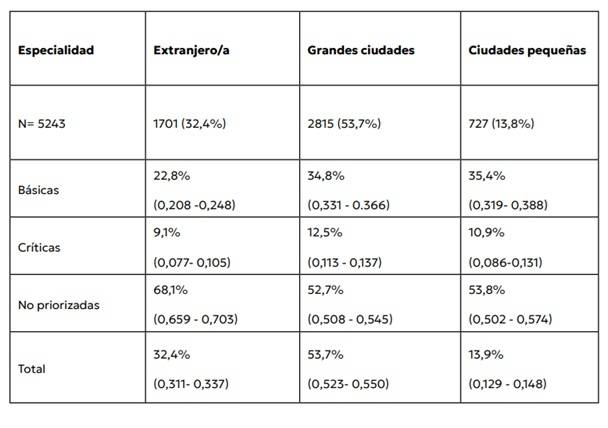
No se trata solo de una decisión vocacional, sino también del abanico de oportunidades. No todas las ciudades del interior del país ofrecen la oportunidad de formarse en especialidades como pediatría y medicina general y familiar. La opción para médicas y médicos provenientes de pequeñas localidades del Interior surca entre irse lejos para tal vez volver, o formarse más cerca con la seguridad de no poder ejercer lo experimentado en el lugar de origen.
Ese esquema agrava el cuadro vigente. Para 2020, las provincias exhibían una notoria desigualdad tanto en el porcentual de especialistas como en el de quienes se habían especializado en atención primaria de la salud. Justamente ese año la experiencia en ese campo específico fue más necesaria que nunca, siendo difícil de suplir con profesionales formados en otro tipo de especialidades.
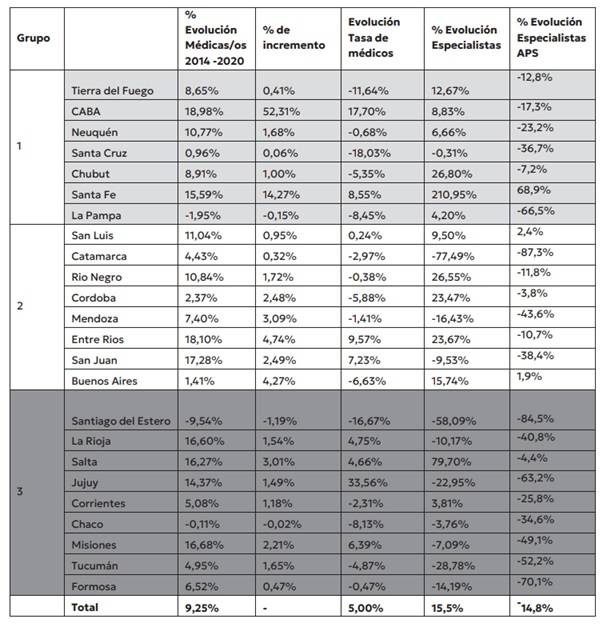
Los hermanos Silberman hallaron además que, si el rasgo común a las regiones fue el retroceso en las tasas de especialistas en atención primaria entre 2014 y 2020, la pérdida fue mucho mayor en las provincias con peores tasas de mortalidad infantil y menor PBI per cápita. Santiago del Estero y Formosa tuvieron las peores caídas entre ambos relevamientos, con 84,5% y 70,1%. Sólo dos jurisdicciones crecieron, ambas en porcentajes menores: San Luis el 2,4% y Buenos Aires un 1,9%.
Estado de Salud
Con el sistema de residencias regulado y en gran medida financiado por los diferentes niveles del Estado, los déficits y obstáculos para conseguir resultados eficaces y equitativos hacia todo el territorio asoman como un terreno de exploración ineludible.
Un primer plano lo configuran las desigualdades presupuestarias que la dictadura iniciada en 1976 consolidó sobre la descentralización del sistema de salud que había comenzado la de 1955. Las provincias y la actual CABA convergen en el COFESA, creado también durante la última dictadura para compensar con articulación los efectos de la descentralización sin recursos, pero lo hacen en notoria desigualdad de condiciones.
Adicionalmente, persisten divorcios entre áreas del propio Estado. El más notorio es que las órbitas que financian el sistema de residencias médicas no tienen injerencia en la formación de grado, por la autonomía universitaria, y las universidades no cuentan con espacios de incidencia sobre la diagramación de ese trayecto de especialización de sus graduadas y graduados.
Frente a tales problemas crónicos, con diagnóstico definido de amplio consenso, los hermanos Silberman se preguntan por qué la situación persiste. Su respuesta es que el entramado que vincula a empresas farmacéuticas, de insumos y de centros de salud privados “ejerce su capacidad de lobby sobre las decisiones políticas mediante mecanismos de presión, ya sea mediante medios públicos, financiando sociedades científicas o directamente sobre los propios profesionales”.
Si así fuera, el problema de fondo no sería la presencia de voraces intereses creados, sino la ausencia de coordinación y decisión estatal. Es difícil que ese esquema se modifique en el país actual. Las más de doce millones de personas que viven en ciudades y pueblos de menos de 50.000 habitantes continuarán en sala de espera, enviando a sus jóvenes a formarse en grados y especializaciones que no les servirán.
--------------------------------
Para suscribirte con $ 8.000/mes al Cohete hace click aquí
Para suscribirte con $ 10.000/mes al Cohete hace click aquí
Para suscribirte con $ 15.000/mes al Cohete hace click aquí

