La pandemia de la enfermedad por coronavirus (Covid-19) ha problematizado en muy diversos aspectos las respuestas a dar desde los sistemas y servicios de salud. Un hecho comprobado, y de ahí un temor fundado, es que la epidemia desborde la capacidad de respuesta de esos sistemas como se pudo ver en Italia y España, lo que nos obliga a reflexionar sobre los diversos aspectos de ese desborde dado y posible de darse.
Dignidad, mercancía y verdad
En primer lugar hay que pensar que en todas las epidemias, siempre, ha habido un recurso primario para el cuidado de los afectados. Son los otros, aquellos que están sanos y actúan desde el sentimiento de un deber de humanidad. Esa empatía solidaria con los vulnerados y sufrientes es el punto de partida para las estrategias más extendidas basadas en la primacía del respeto mutuo de la dignidad humana. Es el hecho original. Dignidad entendida como aquello que identifica a una persona como un ser que no tiene algo equivalente que lo reemplace. Dignidad entendida entonces como contraria a la mercancía, que es aquello que caracteriza a las cosas que tienen precio y pueden ser reemplazadas por otras.
La tensión entre estos dos contrarios, dignidad y mercancía, relacionados en el vivir cotidiano, no supone que si optamos por uno desechamos al otro. No podemos hacerlo porque ambos forman parte de los juicios que guían nuestros actos. De lo que se trata es de quién tiene primacía sobre el otro y, por tanto, quién es el que guiará la estrategia. Si damos primacía a los datos de la economía, el mercado, y en definitiva, el precio de las cosas, a ese hecho se adaptarán estrategias del tipo de la inicialmente promovida por los gobiernos del Reino Unido, Estados Unidos y Brasil. En éstas, la epidemia se somete a evaluación de un análisis costo-beneficio que tiene como variable primaria al funcionamiento de la economía tomando como referencia al nivel de actividad económica previo, mientras la variable de ajuste resulta ser el número de afectados, infectados y muertos. Es la estrategia inicial de “mitigación” por Boris Johnson en el Reino Unido, dejando a la población infectarse para que adquiriera inmunidad frente al virus, lo que entre la infección y el desplome del sistema de salud daría lugar a una cifra de 250.000 muertos. Es también la estrategia inmoral de Jair Bolsonaro en Brasil y la de Trump al afirmar que los Estados Unidos es un país que “no está diseñado para cerrarse” o “para parar”. Pero es también la variante individual del que aprovecha la situación para aumentar los precios de los insumos para la epidemia sin justificación de costos alguna sino por pura especulación y codicia.

Esas dos visiones acerca del ser o del lugar de un ser humano en el mundo, dan lugar a distintos criterios de verdad para comprender los fenómenos. En un reciente operativo gubernamental para comprobar el cumplimiento de la lista de precios máximos por parte de comercios y supermercados, se había constatado la infracción a ese cumplimiento y se estaba procediendo a la clausura del establecimiento. Una periodista opinaba entonces en televisión que por quince artículos con los que no se había cumplido de una lista de mil, no debía haber clausura ya que la transgresión era proporcionalmente menor en relación al total de la lista y porque peligraba la libertad de trabajo y el desabastecimiento. Su mirada estaba claramente sesgada por su acento sobre lo mercantil. El criterio gubernamental, sin embargo, era garantizar a la población el acceso a bienes básicos en la situación de epidemia. El procedimiento había seleccionado quince artículos como muestra entre todos para verificar el cumplimiento o no de la normativa. Es así como la visión dignidad mira y explica con igualdad universalista a la familia humana, pero la visión mercancía mira y explica el mundo con las desigualdades particulares del intercambio entre ricos y pobres.
Visiones, estrategias y sistemas
Por eso es que el lugar de los testeos para el diagnóstico y pronóstico de la epidemia se ha visto asociado en diverso modo a las estrategias de “mitigación” y “supresión”. Para la primera, cuya mirada tenía como valor de referencia a la evolución diaria de los números de la economía, el testeo no resultaba de particular interés. Para la estrategia de “supresión”, en cambio, el testeo masivo junto al aislamiento social obligatorio y el cierre de escuelas y universidades, resultaba y resulta ser la clave para la protección de su valor de referencia que es el número de afectados, infectados y muertos.

Es así, entonces, que en la atención de la salud de un paciente en particular o de la población en general, y ante los problemas que puedan surgir ante los mismos, lo primero sobre lo que debemos reflexionar es sobre cuál es nuestra concepción de lo que un ser humano y una sociedad son, porque a partir de allí quedarán inevitablemente sesgados los criterios de nuestro diagnóstico, pronóstico y tratamiento. La pandemia del coronavirus ha puesto de manifiesto cómo la visión mercancía impuesta por el neoliberalismo, vació de sentido a la estrategia de atención primaria de salud con foco en lo preventivo para imponer la privatización progresiva de los sistemas de salud con minimización del rol del Estado y el desmantelamiento de sus recursos. Así pasó en la región de las Américas durante los '90 y las nuevas oleadas privatizadoras. La salud pública argentina en sus orígenes, así como la Organización Panamericana de la Salud, pensaban desde la salud comunitaria, y luego en la estrategia de atención primaria y los sistemas locales de salud. Pero todo eso fue desmantelado por las políticas neoliberales. Más recientemente, los servicios de salud del norte de Italia padecieron este embate, y el preciado sistema nacional de salud británico era codiciado por inversores privados estadounidenses apoyados por la administración Trump. Esa visión mercantilista de sociedad y la salud que lleva a los medicamentos y otras tecnologías a precios insostenibles que ponen en servidumbre de sobrevivencia a masas humanas incontables, es el contexto de problematización ética de la epidemia de coronavirus.

Frente a esa realidad debemos recordar que en los veinticinco siglos de su existencia, la medicina sostuvo una visión universalista de la profesión para la cual lo primero era el paciente. Y esto aunque el creciente desarrollo tecno-científico de la modernidad en el campo de la salud haya distanciado a los profesionales de los pacientes intermediados por la tecnología. El siglo XX mostró tres grandes modelos de sistemas de salud:
- el que ponía el foco en los servicios privados, la alta tecnología y lo curativo, cuyo ejemplo mayor era el de Estados Unidos;
- los sistemas estatales, de atención primaria y foco en lo preventivo, como los de los países socialistas;
- y el de los sistemas nacionales de salud de los estados de bienestar, con un moderado equilibrio entre las tendencias anteriores, tal como se observaba en muchos países europeos.
Pero a partir de la caída del campo socialista se expandió el modelo neoliberal privatista y de alta tecnología. Por eso es que la globalización de la visión de la salud como mercancía es un fenómeno de las últimas décadas. Y la epidemia de coronavirus ha brotado sobre esa realidad para mostrar las miserias heredadas de esa historia.
Explicar y predecir: números y dilemas
En el campo de la salud, tanto ante la clínica de un paciente en particular como ante la salud pública de la población en general, el diagnóstico de situación supone dos operaciones: una es la explicación de los hechos, las razones que han dado lugar a los mismos (el primer diagnóstico, el del hoy), y la otra es la predicción (el llamado pronóstico en salud) de lo que puede suceder en el futuro a partir de la explicación dada. Pero esas dos operaciones se enlazan, aunque no estén del todo sobredeterminadas, con la primacía de la visión dignidad o de la visión mercancía en el diagnóstico del hoy y del mañana.
¿Qué hacer entonces desde ese marco para responder a los dilemas éticos que nos presenta la epidemia por coronavirus? Se estima que de los infectados por la enfermedad por coronavirus, el 80% desarrolla formas leves, el 15% requiere internación y el 5% necesita asistencia respiratoria mecánica (ARM). Con estos porcentajes, si el 100% de la población argentina (44 millones de habitantes) se infectara, 35,2 millones de personas cursarían formas leves, 6,6 millones serán internados, y 2,2 millones de personas necesitarían ARM. En la actualidad, la Argentina cuenta con unas 8.500 camas con respiradores y el gobierno intenta alcanzar la cifra de 10.000. La distancia entre 2,2 millones y 10.000 es abismal, como cualquiera puede ver. Claro que el pensar que toda la población estuviera infectada es irreal y mucho más que esa cifra se alcanzaría en igual lapso para todos.
Pero los ejercicios predictivos son sombríos. Si bajáramos la población infectada al 10% de esos 44 millones, tendríamos 3,5 millones de personas afectadas por formas leves de la enfermedad, 660.000 necesitarían internación, y 220.000 requerirían ARM. La distancia entre 220.000 y 10.000 todavía es muy grande y 210.000 personas quedarían sin asistencia. Téngase en cuenta que un informe reservado del Ministerio de Salud proyectaba el 20 de marzo, antes que se decretara la cuarentena, escenarios con cifras de entre 250.000 (0,5%) y 2,2 millones de infectados (5%) de la población nacional.
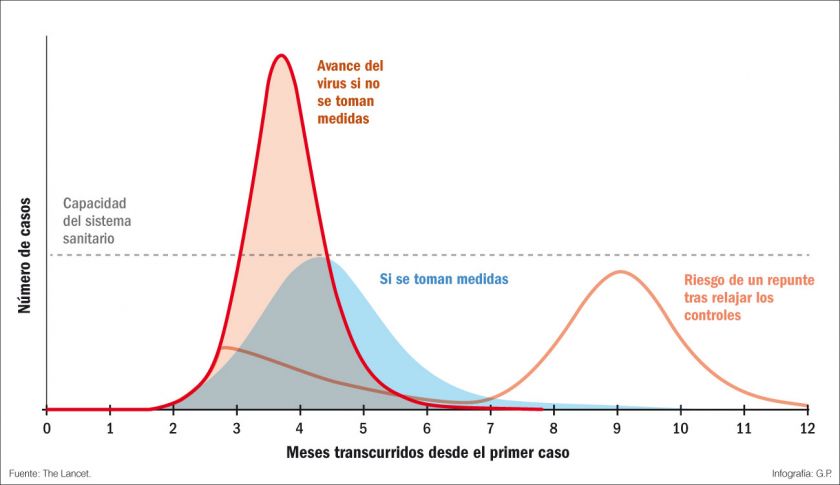
Por eso se imponía pensar que sólo bajando al 1% o menos de la población el número de infectados, comenzarían a aparecer cifras manejables. Si 22.000 personas requieren ARM y tenemos 10.000 respiradores de los cuales podemos dedicar a la enfermedad por coronavirus el 70%, y si calculamos un tiempo promedio de ARM de 15 días, con 10.000 respiradores podríamos atender a 22.000 personas en 45 días. Téngase en cuenta que las curvas de duplicación del número de infectados varían según los países: están los que tardaron más de 20 días en duplicarlos, como China, los que demoraron entre diez y veinte días, como Irán, y los que se duplicaron en menos de diez días, como Israel. En Estados Unidos los infectados han llegado a duplicarse en el término de dos días. En Italia, sólo pasó una semana entre tener 20 infectados y tener 20 muertos por coronavirus. En España, la cifra de infectados pasó de 2 a 100 en una semana, de 100 a 1.000 en la siguiente semana, y de 1.000 a 4.000 en los siguientes cuatro días. La escala logarítmica en la cual pasar de 1 a 10 es lo mismo que pasar de 100 a 1.000 es a la que se han aproximado Italia, España y luego Estados Unidos, y es contra lo que hay luchar para evitar una epidemia. Por eso es que el gobierno argentino proyectó llegar a junio con un número de infectados no mayor a 250.000 para que en dos meses la relación entre el número de pacientes con requerimiento de ARM y el número de camas con respiradores fuera adecuado y el sistema de salud no se viera desbordado. Al 5 de marzo, el Ministerio de Salud informaba que teníamos un caso de coronavirus en la Argentina, diagnosticado el 3 de marzo; y el 26 de marzo el número de casos informado ya era de 589 con 12 fallecidos.
Hay un sesgo para el número de infectados que es el número de testeos realizados. Está claro que aunque haya un gran número de infectados, si hacemos pocos testeos, la población infectada parecerá más baja. Y que el número proyectado aceptable de la población infectada sería aquel que registrara no sólo el número de personas con diagnóstico positivo sino también la corrección debida al porcentaje de casos no alcanzados por los testeos que se realizan. Mientras en Corea del Sur se realizaban 5.000 tests por cada millón de habitantes, otros países como España realizaban 600 o menos. En Estados Unidos, con un sistema altamente privatizado, el acceso al testeo mostró la barrera económica para el acceso.
La letalidad de la pandemia es asimismo variable: se ha calculado, aún con todas sus imprecisiones, en porcentajes tan dispares como el 1,1% en Corea del Sur, el 4% en China y el 8,6% en Italia. Por lo que con estos porcentajes, es obvio que el número de camas con ARM necesarias en Lombardía duplicaba por lo menos al promedio general estimado del 5%. El 27 de marzo, Italia tenía 66.414 infectados y una altísima mortalidad: 9.134 fallecidos (13,75%) que superaba ampliamente al promedio inicial. En terapia intensiva había 3.732 pacientes, de los cuales 1300 estaban en Lombardía, región que contaba al inicio de la epidemia con 900 camas con respiradores, de manera tal que la capacidad de respuesta diaria estaba superada aun dedicando la totalidad de los respiradores a los enfermos con coronavirus. La pregunta inevitable es: ¿a quién se dejaba de prestar la necesaria ARM y bajo qué criterios?
Lo público y lo privado

¿A qué nos llevan todos estos ejercicios con lo tentativo y simplificado que resulten? A que las variables de mayor impacto en el manejo adecuado de la enfermedad son el número de infectados y su tasa de duplicación en relación al tiempo. En esta perspectiva, la estrategia de supresión fundada en la visión dignidad de la sociedad se enlaza con los resultados de las acciones fundadas en términos de evidencia y eficacia sanitarias para el acceso igualitario a la atención necesaria y la reducción del número de muertos.
Como la razón de poder de la estrategia de mitigación mercantilista se ha ido rindiendo ante su fracaso frente al poder de la razón moral de una salud pública universalista, se dice hoy que la epidemia ha borrado la distinción entre lo público y lo privado en el sistema de salud. Pero si una enseñanza debemos sacar del drama actual es el de la necesidad de un sistema nacional integrado de salud. Lo que observamos hoy es el funcionamiento de los tres subsectores (público, privado y obras sociales) pero bajo un mismo fin que es la salud de la población en su totalidad, en modo universal, bajo el imperio de la salud como derecho, y bajo la responsabilidad del Estado como autoridad para promover y proteger ese derecho. Después de que la epidemia pase se abrirán dos caminos: volver al mismo sistema de salud que teníamos antes, lo que será sin dudas postulado, defendido e impuesto hasta el margen de sus posibilidades por los defensores de la salud como mercancía, o en cambio atender política y socialmente a la oportunidad que vamos a tener de impulsar el debate político sobre una profunda reforma de nuestro sistema de salud. Si así no lo hiciéramos, tendremos por delante varias décadas de salud y vidas perdidas.
¨
--------------------------------Para suscribirte con $ 8.000/mes al Cohete hace click aquí
Para suscribirte con $ 10.000/mes al Cohete hace click aquí
Para suscribirte con $ 15.000/mes al Cohete hace click aquí